Идентификация и биохимия
Полное название: Нейтрофилы (Neutrophils, NEUT)
Синонимы: Сегментоядерные нейтрофилы, палочкоядерные нейтрофилы, гранулоциты, нейтрофильные лейкоциты. В анализах может обозначаться как NEUT#, NEUT%, Gran#, Gran% или WBC-Neut.
Биологическая сущность: Нейтрофилы — это тип гранулоцитов, подмножество лейкоцитов (белых кровяных клеток), играющих ключевую роль в врождённом иммунитете. Они не являются белками или метаболитами, а представляют собой полноценные клетки, циркулирующие в периферической крови.
Так как нейтрофилы — это клетки, а не молекулы, понятия «ген», «молекулярная масса», «аминокислотная последовательность» к ним неприменимы. Однако их развитие регулируется генами, участвующими в гемопоэзе, такими как CSF3R (рецептор гранулоцитарного колониестимулирующего фактора), ELANE (нейтрофильная эластаза), CEBPA и другими.
LOINC-коды: LOINC-коды зависят от типа измерения (абсолютное количество или процент от общего числа лейкоцитов) и лабораторной платформы. Примеры:
- NEUT# (абсолютное количество): 770-8 (LOINC), но может варьироваться
- NEUT% (процент): 763-4 (LOINC), однако точные коды зависят от лаборатории и используемой системы номенклатуры
SNOMED CT: 37887003 (Neutrophil count), 105615002 (Neutrophil percentage of total leukocytes), но точные коды могут отличаться в зависимости от контекста использования.
Поскольку нейтрофилы — это клетки, их не измеряют в единицах массы или концентрации белка. Вместо этого используются клеточные единицы: количество на литр (×10⁹/л) или процент от общего числа лейкоцитов (%).
Физиологическая роль
Нейтрофилы являются наиболее многочисленным типом лейкоцитов в периферической крови человека и служат первой линией защиты врождённого иммунитета против бактериальных и грибковых инфекций.
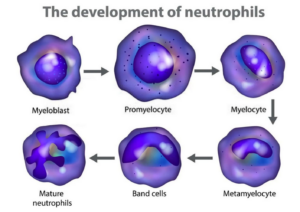
Место образования: Нейтрофилы образуются в красном костном мозге из миелоидных предшественников в процессе гранулоцитопоэза. Созревание проходит через стадии: миелобласт → промиелоцит → миелоцит → метамиелоцит → палочкоядерный нейтрофил → сегментоядерный нейтрофил.
После созревания они выходят в кровь, где циркулируют в течение 6–10 часов, после чего мигрируют в ткани, где живут до нескольких дней. В стрессовых условиях (например, при инфекции) в кровь могут выходить и незрелые формы (палочкоядерные, метамиелоциты).
Функции:
- Фагоцитоз: Нейтрофилы распознают патогены через паттерн-распознающие рецепторы (PRR), такие как TLR (Toll-like receptors), и поглощают их в фагосомы.
- Дегрануляция: Содержат гранулы (первичные, вторичные, третичные), выделяющие миелопероксидазу, лактоферрин, лизоцим, кателицидины и другие антимикробные вещества.
- Нейтрофильные внеклеточные ловушки (NETs): При активации нейтрофилы могут выбрасывать хроматин, покрытый токсичными белками, образуя NETs (Neutrophil Extracellular Traps), которые улавливают и убивают микробы, но также могут повреждать собственные ткани.
- Хемотаксис: Перемещаются по градиенту хемокинов (например, IL-8, C5a, LTB4) к очагу воспаления.
Ключевые сигнальные пути:
- TLR-сигнализация (например, TLR4 при распознавании ЛПС грамотрицательных бактерий)
- ФЦ-рецепторы (FcγR) — связывают антитела, опсонизирующие патогены
- Комплемент-зависимая активация (рецепторы C3aR, C5aR)
- Сигнальные каскады: MAPK, NF-κB, PI3K/Akt
Патофизиология
Изменения количества нейтрофилов отражают активность иммунной системы и могут указывать на инфекционные, воспалительные, опухолевые или иные системные процессы.
Повышение уровня нейтрофилов (нейтрофилия):
- Инфекции: Преимущественно бактериальные (особенно гнойные), а также некоторые грибковые. Вирусные инфекции обычно вызывают нейтропению, но в начальных стадиях или при бактериальных осложнениях — возможна нейтрофилия.
- Воспалительные заболевания: Ревматоидный артрит, болезнь Крона, системная красная волчанка (на фоне активного воспаления).
- Некроз тканей: Инфаркт миокарда, ожоги, травмы, послеоперационный период.
- Гормональные факторы: Приём глюкокортикоидов (стероидная нейтрофилия за счёт выхода клеток из маргинального пула и подавления миграции в ткани).
- Гематологические патологии: Хронический миелолейкоз, истинная полицитемия, первичный миелофиброз.
- Стресс: Физиологическая реакция на стресс (например, после судорог, интенсивной физической нагрузки).
- Опухоли: Некоторые солидные опухоли могут продуцировать гранулоцитарный колониестимулирующий фактор (G-CSF), стимулируя нейтрофилопоэз.
Снижение уровня нейтрофилов (нейтропения):
- Вирусные инфекции: Грипп, ВИЧ, вирус Эпштейна-Барр, гепатиты.
- Аутоиммунные заболевания: Системная красная волчанка (аутоантитела к нейтрофилам), ревматоидный артрит.
- Медикаментозные причины: Цитостатики, хлорамфеникол, сульфаниламиды, антитиреоидные препараты (тиамазол, пропицил), некоторые антибиотики.
- Костномозговые поражения: Апластическая анемия, миелодиспластические синдромы, метастазы опухолей в костный мозг.
- Врождённые формы: Синдром Костмана (конгенитальная нейтропения), связанный с мутациями в гене ELANE.
- Периферическое разрушение: Гиперспленизм, иммунная нейтропения.
Референсные значения
Референсные интервалы зависят от возраста, лаборатории, метода анализа и этнической принадлежности. Указанные ниже значения являются ориентировочными.
| Показатель | Возраст | Референсный интервал (×10⁹/л) | Процент от лейкоцитов (%) |
|---|---|---|---|
| Абсолютное количество нейтрофилов (NEUT#) | Взрослые | 1,8 – 7,5 | 40 – 75% |
| Абсолютное количество нейтрофилов (NEUT#) | Новорождённые (0–1 день) | 6,0 – 18,0 | 30 – 60% |
| Абсолютное количество нейтрофилов (NEUT#) | Младенцы (1 неделя – 1 месяц) | 1,0 – 8,5 | 20 – 40% |
| Абсолютное количество нейтрофилов (NEUT#) | Дети (1–12 лет) | 1,5 – 8,5 | 35 – 70% |
| Абсолютное количество нейтрофилов (NEUT#) | Подростки (12–18 лет) | 1,8 – 7,8 | 40 – 75% |
Примечания:
- У афроамериканцев и некоторых других этнических групп нормальные значения могут быть ниже (например, до 1,0–1,5 ×10⁹/л) без клинических проявлений — это состояние известно как доброкачественная этническая нейтропения.
- Референсные значения зависят от метода автоматического счёта (например, импедансный метод, потоковая цитометрия). Лаборатории должны указывать собственные референсы.
- Палочкоядерные нейтрофилы в норме составляют до 6% от общего числа нейтрофилов. Их увеличение (сдвиг влево) указывает на активное воспаление или инфекцию.
Методы определения
Нейтрофилы определяются как часть общего анализа крови с лейкоцитарной формулой.
Основные методы:
- Автоматический гематологический анализатор (импедансный или оптический метод): Используется в 99% случаев. Позволяет точно определить абсолютное количество и процент нейтрофилов. Платформы: Sysmex, Beckman Coulter, Abbott (Cell-Dyn). Чувствительность высокая, но при наличии аномных клеток (например, бластов) возможны ошибки.
- Микроскопическое исследование мазка крови: Золотой стандарт для верификации. Позволяет оценить морфологию, выявить токсическую зернистость, Деле-тельца, незрелые формы. Проводится при отклонениях в автоматическом счёте.
Преаналитические требования:
- Кровь берётся в пробирку с ЭДТА (фиолетовая крышка).
- Анализ должен быть проведён в течение 6–24 часов после забора (в зависимости от платформы).
- Гемолиз, тромбы в пробирке, длительное хранение — могут исказить результаты.
- Физическая нагрузка, стресс, приём пищи могут временно повышать уровень нейтрофилов.
Методы, НЕ применимые к нейтрофилам:
- ИФА, ИХЛА, ПЦР — используются для определения белков, антител или нуклеиновых кислот, но не для подсчёта клеток. Однако ПЦР может применяться для выявления мутаций в генах, связанных с нейтрофенией (например, ELANE), но это отдельный тест.
Клинические показания
Когда назначают:
- Подозрение на инфекцию (особенно бактериальную).
- Оценка воспалительного ответа при травмах, ожогах, инфарктах.
- Мониторинг приём цитостатиков, иммуносупрессантов.
- Диагностика и контроль аутоиммунных заболеваний.
- Оценка гематологических патологий (лейкозы, нейтропении).
- Дифференциальная диагностика лихорадки неясного генеза.
Когда не назначают:
- В качестве скрининга у полностью здоровых лиц без симптомов (в рамках профилактических осмотров может быть частью ОАК, но не требует отдельной интерпретации).
- Для диагностики исключительно вирусных инфекций — нейтрофилы в таких случаях часто в норме или снижены, но более информативны другие маркеры (например, лимфоциты, СРБ).
- Повторные измерения при стабильных, незначительных отклонениях без клинической симптоматики — без показаний.
Интерференции и ограничения
Лекарственные препараты:
- Повышают нейтрофилы: Глюкокортикоиды, литий, гепарин, G-CSF (филогастим, пегфилигран).
- Снижают нейтрофилы: Цитостатики, хлорамфеникол, сульфаниламиды, антитиреоидные препараты, хинидин, амитриптилин, клозапин.
Биологические факторы:
- Физиологическая нейтрофилия после еды, физической нагрузки, родов.
- Стресс (включая болевой, эмоциональный) — временная мобилизация нейтрофилов из маргинального пула.
- Беременность — умеренное повышение нейтрофилов в третьем триместре.
- Этническая предрасположенность — низкие нормы у лиц африканского происхождения.
Ложные результаты:
- Псевдонейтрофилия — при гемолизе или агрегации тромбоцитов анализатор может ошибочно интерпретировать частицы как клетки.
- Псевдонейтропения — при спленомегалии или аутоиммунном разрушении.
- Аутоагрегация нейтрофилов in vitroIn vitro can be defined as in a test tube, outside a living organism. This term is used in scientific research when experiments are conducted in an artificially created environment that mimics the conditions of a living organism. — редко, но может привести к занижению счёта.
Интерпретация и тактика
При нейтрофилии:
- Оцените клиническую картину: лихорадка, признаки инфекции, боль, лейкоцитоз, СРБ, ПТИ.
- При наличии сдвига влево (палочкоядерные формы, метамиелоциты) — высокая вероятность острой бактериальной инфекции.
- Хроническая нейтрофилия — исключите воспалительное заболевание, опухоль, гемопатию (при необходимости — консультация гематолога, исследование JAK2, BCR-ABL).
- При стероидной нейтрофилии — уровень лимфоцитов и эозинофилов, как правило, снижен.
При нейтропении:
- Оцените степень:
- Лёгкая: 1,0–1,5 ×10⁹/л — низкий риск инфекций.
- Умеренная: 0,5–1,0 ×10⁹/л — повышенный риск.
- Тяжёлая: <0,5 ×10⁹/л — высокий риск фебрильной нейтропении.
- Определите причину: лекарства, инфекции, аутоиммунные болезни.
- При тяжёлой нейтропении — исключить сепсис, начать профилактику инфекций, при необходимости — G-CSF.
- Повторный анализ через 1–2 недели для оценки динамики.
Целевые значения при терапии:
- После химиотерапии — восстановление NEUT# >1,0 ×10⁹/л считается безопасным для продолжения цикла.
- При лечении G-CSF — достижение и поддержание уровня, предотвращающего инфекции.
Советы пациенту:
- Не паникуйте при единичном отклонении — нейтрофилы колеблются физиологически.
- При нейтропении избегайте контактов с больными, соблюдайте гигиену, сообщайте врачу о любой лихорадке.
- При приёме препаратов, влияющих на кровь, проходите регулярные анализы.
Связь с другими маркерами
Нейтрофилы интерпретируются в контексте других компонентов крови и воспалительных маркеров:
- Лейкоциты (WBC): Общее количество — для оценки пропорциональности изменений.
- Лимфоциты: Соотношение нейтрофилы/лимфоциты (NLR) — прогностический маркер при инфекциях, онкологии, сердечно-сосудистых заболеваниях.
- С-реактивный белок (СРБ), прокальцитонин (ПТИ): Подтверждают воспаление и помогают дифференцировать бактериальную и вирусную этиологию.
- Эозинофилы, базофилы: Оценка аллергии, паразитарных инфекций, гемопатий.
- Тромбоциты, гемоглобин: При подозрении на костномозговое поражение.
- Ретикулоциты: При анемии — для оценки регенераторной способности костного мозга.
Вывод
Нейтрофилы — ключевой компонент врождённого иммунитета, отражающий реакцию организма на инфекцию, воспаление и стресс. Их уровень определяется в рамках общего анализа крови и интерпретируется с учётом клинической картины, возраста, этнической принадлежности и сопутствующих анализов. Нейтрофилия чаще указывает на бактериальную инфекцию или воспаление, нейтропения — на вирусные инфекции, приём лекарств или гематологические нарушения. Автоматический подсчёт в сочетании с микроскопией обеспечивает высокую точность. Интерпретация требует динамического наблюдения и оценки в комплексе с другими маркерами воспаления и иммунитета.

