Идентификация и биохимия
Полное название: Липопротеин(а) — липопротеиновая частица, содержащая аполипопротеин(а) [apo(а)], ковалентно связанный с аполипопротеином B-100 (apoB-100) липопротеина низкой плотности (ЛПНП).
Синонимы: Lp(a), липопротеин малой плотности с присоединённым apo(а), липопротеин(а).
Ген: LP(a) — локализован на хромосоме 6q26–q27. Ген кодирует аполипопротеин(а), который синтезируется преимущественно в гепатоцитах. Полиморфизм гена, особенно количество повторов kringle IV type 2 (KIV-2), определяет размер apo(а) и, как следствие, уровень Lp(a) в плазме.
Молекулярная масса: Варьируется в широком диапазоне — от ~300 до более 800 кДа — в зависимости от количества повторов KIV-2. Чем меньше число повторов, тем меньше молекула apo(а), но тем выше её продукция и концентрация Lp(a) в крови.
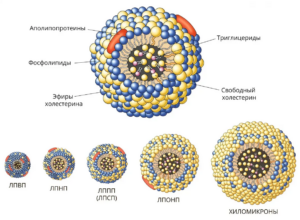
Форма в биологических жидкостях: Циркулирует в плазме крови в виде сферических липопротеиновых частиц, структурно схожих с ЛПНП, но с дополнительным гликопротеином — apo(а).
LOINC-код: LOINC-код может отличаться в зависимости от лаборатории и метода определения. Наиболее часто используемые коды: 13673-6 (Lp(a) масса), 2039-2 (Lp(a) в нмоль/л). Указание единиц измерения критически важно для интерпретации.
SNOMED CT: 16050007 (Липопротеин(а), измерение уровня в сыворотке). Код может варьироваться в зависимости от системы.
Физиологическая роль
Липопротеин(а) синтезируется в печени, преимущественно гепатоцитами. Его биологическая функция до конца не выяснена, однако предполагается участие в процессах заживления тканей и модуляции фибринолиза.
Ключевая особенность apo(а) — структурное сходство с плазминогеном. Оба белка содержат домены kringle, особенно kringle IV и kringle V. Благодаря этому Lp(a) может конкурировать с плазминогеном за связывание с фибрином и клеточными рецепторами, что приводит к подавлению фибринолиза — процесса расщепления тромбов.
Кроме того, Lp(a) способен переносить холестерин в стенку сосудов, способствуя формированию атеросклеротических бляшек. Его атерогенность обусловлена содержанием apoB-100, аналогично ЛПНП, а тромбогенность — наличием apo(а).
Сигнальные пути, вовлечённые в регуляцию уровня Lp(a), включают транскрипциональную активность гена LP(a), модулируемую генетическими факторами. Уровень Lp(a) практически не зависит от диеты, физической активности или большинства липид-модифицирующих препаратов.
Патофизиология
Повышенный уровень Lp(a) является независимым, генетически детерминированным фактором риска атеросклеротического поражения сосудов, ишемической болезни сердца (ИБС), инфаркта миокарда, инсульта и периферических артериальных заболеваний.
Повышение уровня Lp(a):
- Генетическая предрасположенность: Полиморфизм гена LP(a), особенно малое количество повторов KIV-2, ассоциирован с высоким уровнем Lp(a).
- Хроническая болезнь почек: Уровень Lp(a) часто повышен при снижении клубочковой фильтрации, возможно, из-за замедленного клиренса.
- Гипотиреоз: Может сопровождаться умеренным повышением Lp(a).
Снижение уровня Lp(a):
- Гипертиреоз: Связан со снижением концентрации Lp(a).
- Беременность: Уровень может снижаться во втором и третьем триместрах.
- Тяжёлая печёночная недостаточность: Нарушение синтеза белков может приводить к снижению Lp(a).
Механизмы атерогенности Lp(a) включают:
- Накопление в субинтиме артерий с последующей провоспалительной активацией эндотелия.
- Окисление частиц Lp(a), что усиливает захват макрофагами и формирование пенистых клеток.
- Ингибирование фибринолиза за счёт конкурентного связывания с фибрином, что способствует тромбообразованию.
Референсные значения
Референсные значения Lp(a) сильно зависят от метода измерения: иммунотурбидиметрия, иммуноанализ (ИФА, ИХЛА) и др. Наиболее информативна интерпретация в массовых единицах (мг/дл) или молярных единицах (нмоль/л). Конверсия приблизительная: 1 нмоль/л ≈ 0,38–0,40 мг/дл (точный коэффициент зависит от среднего размера apo(а)).
| Единицы измерения | Норма (нижние 80% населения) | Повышенный риск | Высокий риск | Примечания |
|---|---|---|---|---|
| мг/дл | < 30 | 30–50 | > 50 | Значения >50 мг/дл ассоциированы с повышенным ССЗ риском |
| нмоль/л | < 75 | 75–125 | > 125 | Молярные единицы предпочтительны — менее зависят от размера apo(а)) |
Уровень Lp(a) устанавливается в раннем возрасте и остаётся относительно стабильным на протяжении жизни. Пол и возраст слабо влияют на концентрацию. Однако некоторые лаборатории указывают незначительное повышение у женщин в постменопаузе.
Методы определения
Определение Lp(a) проводится в сыворотке или плазме (ЭДТА). Основные методы:
- Иммуноанализ (ИФА, ИХЛА — иммунотурбидиметрия, хемилюминесцентный анализ): Наиболее распространённые методы. Основаны на детекции apo(а) с помощью моноклональных антител. Иммуноанализы могут быть чувствительны к размеру apo(а): частицы с малым apo(а) могут недооцениваться в некоторых тест-системах.
- Иммунофорез, радиоиммунный анализ: Редко используются, в основном в исследовательских целях.
- Масс-спектрометрия с высоким разрешением: Позволяет точно количественно определять apo(а), но не применяется в рутинной практике.
- ПЦР для оценки числа повторов KIV-2: Генетический тест, используется в научных исследованиях, не заменяет измерение уровня Lp(a) в крови.
Чувствительность методов: Варьируется в зависимости от производителя. Современные ИХЛА-системы (например, на платформах Roche, Siemens, Abbott) имеют чувствительность до 0,1–0,3 мг/дл. Однако стандартизация методов остаётся проблемой — результаты разных лабораторий могут различаться.
Преаналитические требования:
- Забор крови натощак не обязателен, так как уровень Lp(a) не зависит от приёма пищи.
- Рекомендуется избегать гемолиза, липемии и длительного хранения образца при комнатной температуре.
- При необходимости хранения — сыворотку замораживают при –70 °C для длительного хранения.
Клинические показания
Когда назначают:
- Оценка сердечно-сосудистого риска у пациентов с семейной гиперхолестеринемией.
- Ранний атеросклероз или сердечно-сосудистые события у пациентов без классических факторов риска (нормальный ЛПНП, отсутствие курения, ожирения).
- Семейный анамнез преждевременной ИБС или высокого Lp(a).
- Уточнение риска у пациентов со средним или промежуточным сердечно-сосудистым риском по шкалам (например, SCORE2, ASCVD).
- Оценка риска при выборе интенсивности статиновой терапии или назначении новых препаратов (например, ингибиторов PCSK9).
Когда не назначают:
- Рутинный скрининг у общей популяции (не рекомендуется из-за отсутствия эффективной терапии и низкой прогностической добавленной ценности у низкорисковых лиц).
- Мониторинг эффективности статинов (Lp(a) не снижается под их действием).
- Диагностика острого коронарного синдрома (уровень стабилен, не меняется остро).
Интерференции и ограничения
Лекарственные взаимодействия:
- Статины: Не снижают, а иногда слегка повышают уровень Lp(a) (на 10–20%), что не имеет клинического значения.
- Ниацин (никотиновая кислота): Может снижать Lp(a) на 20–30%, но ограничен в применении из-за побочных эффектов.
- Ингибиторы PCSK9 (эволокумаб, алирокумаб): Снижают Lp(a) на 25–30%.
- Гормональная терапия: Эстрогены могут снижать Lp(a); андрогены — повышать.
Биологические интерференции:
- Размер apo(а): Антитела в тест-системах могут по-разному связываться с молекулами малого и большого размера, что приводит к недооценке или переоценке концентрации.
- Липемия и гемолиз: Могут вызывать ложные результаты в иммуноанализах.
- Аутоантитела: Редко — могут мешать иммунодетекции.
Ограничения:
- Отсутствие стандартизации между лабораториями.
- Нестабильность интерпретации при использовании разных единиц (мг/дл vs нмоль/л).
- Ограниченная доступность эффективных препаратов для снижения Lp(a).
Интерпретация и тактика
При выявлении повышенного уровня Lp(a):
- Подтвердите результат: Повторный анализ через 1–2 недели, желательно в той же лаборатории и с указанием единиц измерения.
- Оцените общий сердечно-сосудистый риск: Уточните уровень ЛПНП, АД, наличие диабета, курение, семейный анамнез.
- Целевые значения: Целевой уровень Lp(a) не установлен. Однако достижение низкого уровня ЛПНП (<1,4 ммоль/л или <55 мг/дл при высоком риске) особенно важно у пациентов с высоким Lp(a).
- Терапия:
- Ингибиторы PCSK9 — наиболее эффективны для снижения Lp(a) (на 25–30%).
- Ниацин — умеренное действие, но ограничена переносимость.
- Липопротеиновый плазмаферез — используется при очень высоких уровнях и прогрессирующем атеросклерозе.
- Новые препараты (например, пелакарсен — антисмысловой олигонуклеотид, подавляющий синтез apo(а)) находятся в фазе клинических испытаний.
- Советы пациенту: Подчеркните, что уровень Lp(a) генетически обусловлен и не зависит от образа жизни. Тем не менее, контроль других факторов риска (ЛПНП, АД, сахар, курение) критически важен. Рекомендуйте регулярное наблюдение у кардиолога.
Связь с другими маркерами
Lp(a) интерпретируется в контексте других липидных и сердечно-сосудистых маркеров:
- ЛПНП: Основной терапевтический ориентир. Высокий Lp(a) усиливает вредное действие ЛПНП.
- Общий холестерин и холестерин ЛПНП: Могут недооценивать риск при нормальных значениях, если Lp(a) повышен.
- hs-CRP: Оценка воспаления — дополняет картину риска.
- АпоВ: Отражает общее количество атерогенных частиц, включая Lp(a). Повышенный ApoB при нормальном ЛПНП может указывать на вклад Lp(a).
- КФК, креатинин: При назначении ниацина или статинов — для мониторинга безопасности.
Интеграция Lp(a) в комплексную оценку риска позволяет уточнить стратегию профилактики у пациентов с «необъяснимым» атеросклерозом.
Вывод
Липопротеин(а) — генетически детерминированный, независимый фактор риска атеросклероза и тромбоза. Его уровень определяется преимущественно наследственностью, слабо поддаётся влиянию образа жизни и стандартной липид-коррекции. Измерение Lp(a) рекомендовано у пациентов с высоким сердечно-сосудистым риском, семейным анамнезом или преждевременными сердечно-сосудистыми событиями. Интерпретация требует учёта единиц измерения (предпочтительно нмоль/л) и метода анализа. Повышенный уровень Lp(a) усиливает необходимость агрессивного контроля ЛПНП и других факторов риска. Новые терапевтические стратегии, включая антисмысловые препараты, могут изменить подход к лечению в ближайшие годы.

