Идентификация и биохимия
Полное название: Индекс инсулинорезистентности по модели HOMA-IR (Homeostatic Model Assessment of Insulin Resistance).
Синонимы: HOMA-IR, индекс гомеостаза инсулинорезистентности, модель оценки гомеостаза инсулина.
Описание: HOMA-IR не является прямым измерением биомолекулы, а представляет собой расчётный показатель, отражающий степень периферической инсулинорезистентности на основе уровней глюкозы и инсулина в плазме крови натощак. Инсулин — это пептидный гормонГормоны — это биологически активные вещества, которые вырабатываются специализированными клетками или железами (например, эндокринными железами) и регулируют различные физиологические процессы в организме. Они действуют как химические сигналы, которые передаются через кровоток к органам и тканям, чтобы контролировать и координировать множество функций, таких как обмен веществ, рост и развитие, репродукция, настроение и многое другое. Примеры: Инсулин, Тестостерон, Эстроген, Адреналин, синтезируемый бета-клетками островков Лангерганса поджелудочной железы. Ген инсулина человека — INS — локализуется на хромосоме 11 (11p15.5).
Молекулярная масса инсулина: приблизительно 5808 Да (дальтонДальтон — это единица измерения относительной молекулярной массы в химии. Один дальтон (далт) равен = 1/12 массы атома углерода - 12. Таким образом, масса атома или молекулы выражается в дальтонах, и это позволяет проще сравнивать массы разных веществ. Например, атом водорода имеет массу около 1 дальтона, а молекула воды (H₂O) будет иметь массу примерно 18 дальтонов.).
Форма в крови: инсулин циркулирует в виде свободного (не связанного с белками) пептида. Связывание с белками незначительно, в отличие от других гормонов.
LOINC-код: LOINC не имеет единого кода для самого индекса HOMA-IR, так как это расчётный параметр. Однако для компонентов используются:
- Glucose [Mass or Molar concentration] in Plasma (Fasting): 2345-7 (масса), 1558-6 (моль)
- Insulin [Mass or Molar concentration] in Plasma (Fasting): 1559-4 (масса), 14856-1 (моль)
Код для HOMA-IR как производного показателя может назначаться лабораториями локально и не стандартизован.
SNOMED CT: SNOMED не содержит отдельного кода для HOMA-IR. Используются коды для оценки инсулинорезистентности (например, 419554001 — Assessment of insulin resistance (procedure)), но не для расчёта по HOMA.
Физиологическая роль
Инсулин вырабатывается бета-клетками поджелудочной железы в ответ на повышение концентрации глюкозы в крови, особенно после приёма пищи. В состоянии натощак его уровень отражает базальную секрецию, необходимую для поддержания гомеостаза глюкозы.
Основные физиологические функции инсулина:
- Стимуляция утилизации глюкозы — активация транспортера GLUT4 в скелетных мышцах и жировой ткани.
- Торможение глюконеогенеза и гликогенолиза в печени.
- Синтез гликогена (гликогеногенез).
- Липогенез и подавление липолиза в жировой ткани.
- Стимуляция синтеза белка и ингибирование протеолиза в мышечной ткани.
Ключевой сигнальный путь: инсулин связывается с инсулиновым рецептором (тиросинкиназным рецептором), что запускает каскад фосфорилирования IRS-1/2 (Insulin Receptor Substrate), активацию PI3K (фосфоинозитид-3-киназы) и Akt (протеинкиназы B). Этот путь регулирует транслокацию GLUT4 и метаболические эффекты. Нарушение этого пути лежит в основе инсулинорезистентности.
Патофизиология
Инсулинорезистентность — это состояние, при котором ткани (мышцы, жир, печень) снижают чувствительность к действию инсулина. В ответ поджелудочная железа компенсаторно увеличивает секрецию инсулина (гиперинсулинемия), что приводит к повышению уровня инсулина натощак.
Состояния, ассоциированные с повышением HOMA-IR:
- Метаболический синдром — центральное ожирение, артериальная гипертензия, дислипидемия, нарушение толерантности к глюкозе.
- Сахарный диабет 2 типа — ключевой патофизиологический механизм.
- Ожирение (особенно висцеральное) — адипоциты выделяют провоспалительные цитокины (TNF-α, IL-6), нарушающие сигнальный путь инсулина.
- Несахарный диабет (несталый жировой гепатоз, НАЖБП) — инсулинорезистентность в печени способствует накоплению триглицеридов.
- Поликистоз яичников (СПКЯ) — наблюдается у 50–70% пациенток, независимо от массы тела.
- Сердечно-сосудистые заболевания — инсулинорезистентность связана с эндотелиальной дисфункцией, атеросклерозом.
- Повышенный риск некоторых онкологических заболеваний (например, колоректального рака, рака молочной железы) — гиперинсулинемия стимулирует пролиферацию через IGF-1 и инсулиновые рецепторы.
Снижение HOMA-IR наблюдается при:
- Повышении чувствительности к инсулину (например, при физической активности, снижении массы тела, терапии метформином, тиазолидиндионами).
- Редкие генетические состояния, связанные с гиперчувствительностью к инсулину (например, синдром Лепри).
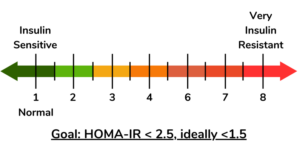
Референсные значения
Референсные значения HOMA-IR варьируются в зависимости от популяции, этнической принадлежности, метода измерения инсулина и используемой формулы. Наиболее распространённая формула:
HOMA-IR = (Глюкоза натощак, ммоль/л × Инсулин натощак, мЕд/мл) / 22,5
Альтернативная формула (при глюкозе в мг/дл):
HOMA-IR = (Глюкоза, мг/дл × Инсулин, мЕд/мл) / 405
Референсные интервалы:
| Популяция / Критерий | Референсный интервал HOMA-IR | Единицы измерения | Примечания |
|---|---|---|---|
| Общая популяция (взрослые) | 0,5 – 2,0 | условные единицы | Зависит от метода; верхний предел может достигать 2,7 в некоторых выборках |
| Инсулинорезистентность | > 2,0 – 2,5 | условные единицы | Порог варьируется; в исследованиях часто используется 75-й перцентиль популяции |
| Дети и подростки | 0,5 – 3,0 | условные единицы | Нормы выше из-за физиологической резистентности в пубертате |
| Беременные женщины | Повышается во 2–3 триместре | условные единицы | Физиологическая резистентность; интерпретация требует поправки |
Примечание: референсные значения не стандартизированы между лабораториями. Критические пороги зависят от аналитических методов и калибровки инсулина.
Методы определения
HOMA-IR не измеряется напрямую — это расчётный показатель, требующий двух компонентов:
- Глюкоза в плазме натощак (через 8–12 часов после последнего приёма пищи).
- Инсулин в сыворотке или плазме натощак.
Методы определения инсулина:
- Иммуннохемилюминесцентный анализ (ИХЛА) — наиболее распространённый метод в автоматизированных системах (например, Roche Cobas, Siemens Advia, Abbott Architect). Высокая чувствительность (до 0,1–0,2 мЕд/мл), низкая перекрёстная реактивность с проинсулином при использовании современных антител.
- ИФА (иммуноферментный анализ) — используется в исследовательских лабораториях. Требует ручной обработки, более длительное время выполнения.
- RIA (радиоиммунный анализ) — устаревший метод, редко используется из-за радиоактивных реагентов.
Платформы: Roche Cobas e 411, Siemens Centaur, Abbott Architect i2000, Beckman Coulter Access.
Преаналитические требования:
- Забор крови строго натощак (8–12 часов).
- Пациент должен находиться в состоянии покоя (не курить, не физически активен перед сдачей).
- Использовать пробирки с ингибитором гликозилирования (например, фторид натрия) для глюкозы.
- Инсулин — нестабилен; образцы должны быть центрифугированы в течение 30–60 минут и заморожены при -20°C или ниже для длительного хранения.
- Избегать гемолиза — может влиять на стабильность инсулина.
Чувствительность методов: варьируется от 0,1 до 1,0 мЕд/мл в зависимости от платформы и реагентов. Межлабораторная вариабельность достигает 10–15%.
Клинические показания
Когда назначают:
- Оценка инсулинорезистентности при подозрении на метаболический синдром, СПКЯ, НАЖБП.
- Диагностика предиабета (нарушение гликемии натощак или толерантности к глюкозе).
- Мониторинг эффективности терапии (метформин, физическая активность, снижение массы тела).
- Исследование причин гиперандрогении у женщин (в контексте СПКЯ).
- Оценка сердечно-сосудистого риска у пациентов с ожирением или дислипидемией.
Когда не назначают:
- При установленном сахарном диабете 1 типа — инсулинорезистентность не является ведущим механизмом.
- При терапии инсулином — интерпретация искажена экзогенным инсулином.
- При выраженной дисфункции бета-клеток (например, при длительном СД2) — низкий инсулин не исключает резистентность.
- В качестве скрининга в общей популяции без метаболических нарушений — недостаточная доказательная база для рутинного применения.
Интерференции и ограничения
Лекарства, влияющие на результат:
- Глюкокортикоиды — повышают глюкозу и инсулинорезистентность.
- Тиазидные диуретики, бета-блокаторы — могут ухудшать чувствительность к инсулину.
- Атипичные нейролептики (оланзапин, клозапин) — вызывают метаболические нарушения.
- Метформин, пиоглитазон — снижают HOMA-IR, что может маскировать базовую резистентность.
Биологические факторы:
- Время суток — инсулинорезистентность выше утром (феномен «рассвета»).
- Недавняя физическая активность — может временно повышать чувствительность.
- Стресс, воспаление, инфекции — повышают резистентность через цитокины.
- Наличие антител к инсулину — редко, при терапии инсулином, может искажать результаты ИФА/ИХЛА.
Ограниччения метода:
- HOMA-IR отражает печеночную инсулинорезистентность и базальную секрецию инсулина, но не оценивает периферическую (мышечную) утилизацию глюкозы.
- Менее точен при нарушении функции бета-клеток.
- Не учитывает постпрандиальную динамику глюкозы и инсулина.
- Зависит от точности измерения инсулина, который может варьировать между лабораториями.
Интерпретация и тактика
Повышенный HOMA-IR (> 2,0–2,5):
- Подтверждает наличие инсулинорезистентности при нормальной или повышенной концентрации инсулина.
- Требует комплексной оценки: ИМТ, окружность талии, липидный профиль, печёночные пробы, HbA1c.
- Целевые значения при терапии: снижение на 20–30% от исходного уровня или достижение значений < 2,0.
- Рекомендации пациенту:
- Снижение массы тела (на 5–10%) — наиболее эффективный способ улучшить чувствительность.
- Физическая активность (аэробная и силовая, минимум 150 мин/нед).
- Снижение потребления рафинированных углеводов и насыщенных жиров.
- Отказ от курения и ограничение алкоголя.
Нормальный HOMA-IR: не исключает раннюю инсулинорезистентность, особенно если есть клинические признаки (например, акрохордон, акантоз невуса). При подозрении — показан тест толерантности к глюкозе (ОГТТ) с определением инсулина.
Повторное определение: рекомендуется через 3–6 месяцев после начала образа жизни или терапии для оценки динамики.
Связь с другими маркерами
HOMA-IR интерпретируют в контексте других метаболических параметров:
- Глюкоза натощак и HbA1c — для оценки гликемического контроля.
- Липидный профиль — триглицериды, ХС ЛПНП, ХС ЛПВП (чаще: высокие ТГ, низкий ЛПВП).
- Адипонектин — адипокин, повышающий чувствительность к инсулину; снижается при ожирении.
- Лептин — повышен при ожирении, но часто наблюдается лептинорезистентность.
- Ферритин, ТТГ, тестостерон (у женщин) — при подозрении на СПКЯ или НАЖБП.
- Проинсулин — повышен при бета-клеточной дисфункции и инсулинорезистентности.
В исследовательских целях используется вместе с M-индексом (при гиперинсулинемической-эугликемической клэмп-технике) — «золотой стандарт» оценки инсулинорезистентности.
Вывод
HOMA-IR — расчётный показатель, отражающий степень базальной инсулинорезистентности на основе уровней глюкозы и инсулина натощак. Не является прямым биомаркером, но широко используется в клинической практике и исследованиях как доступный и недорогой инструмент оценки метаболического риска. Значения зависят от методов измерения инсулина и популяционных норм. Интерпретация требует учёта клинического контекста, сопутствующих заболеваний и лекарственной терапии. Повышенный HOMA-IR ассоциирован с метаболическим синдромом, СД2, НАЖБП, СПКЯ и сердечно-сосудистым риском. Коррекция образа жизни является основой терапии.

